Желтая лихорадка — острое природно-очаговое трансмиссивное инфекционное заболевание вирусной природы, которое характеризуется общей интоксикацией, высокой двухфазной лихорадкой, геморрагическим синдромом, поражением печени, почек и других органов.
Синонимы: амариллез, амарилльная лихорадка, амарилльный тиф.
Лат. — febris flava.
Англ. — yellow fever.
Краткие исторические сведения. Первые сведения о желтой лихорадке появились в XVII в. До сих пор ведутся споры о «месте рождения» этой инфекции (называют Африку, Америку) и о том, кому принадлежит приоритет в описании клинической картины желтой лихорадки. Все же наиболее ранняя дата— 1635 г., когда П. Тартр описал случай неизвестной ранее болезни, возникшей на Антильских островах, очень напоминающий по клинике желтую лихорадку. Еще более достоверным считается описание Н. Carter (1648) эпидемии тяжелой болезни, завезенной из Западной Африки в Мексику. Но изучение исторических материалов дало основание сделать вывод, что желтая лихорадка была известна еще раньше. Так, полагают, что в конце XV в. она не пощадила и матросов Колумба: в Америке среди них возникла эпидемия тяжелого заболевания с высокой летальностью, полагают, что это была желтая лихорадка. В последующие годы вспышки тяжелой болезни регистрировались не только в различных регионах Северной и Южной Америки, но и в Италии, Испании, Португалии, Франции, преимущественно в портовых городах. Не миновала желтая лихорадка и Россию, в связи с чем еще в 1805 г. по «высочайшему повелению» было издано описание «желтой горячки» с указанием необходимости защиты портов России от этой болезни.
Наиболее тяжелая эпидемия была зарегистрирована во время строительства Панамского канала (конец XVIII в.), когда переболели более 500 тыс. человек.
Колониальные войны в Африке, Центральной и Южной Америке также сопровождались эпидемиями желтой лихорадки в войсках. Обращала на себя внимание тяжесть болезни: так, в начале XIX в. в Испании погибло 79 тыс. человек из 270 тыс. заболевших. В XIX—XX вв. продолжала регистрироваться высокая заболеваемость желтой лихорадкой в Южной Америке, на юге США, в Африке.
В 1881 г. кубинский врач С. Finlay высказал предположение, что переносчиками желтой лихорадки являются комары. Это было подтверждено исследованиями американского военного врача W. Reed и его коллегами в 1901 г. Более того, они уточнили, что именно Aedes Aegypti является переносчиком, и утвердждали, что возбудитель болезни •— мельчайший фильтрующийся организм, что и было доказано в 1927 г. A. Stoks, который выделил возбудителя болезни из крови больного; им оказался фильтрующийся вирус.
В 1930 г. М. Teylor сумел не только изменить вирулентность выделенного штамма вируса путем множественных пассажей через мозг кролика, но и на основании этого получить вакцинальный штамм—17 D. Вакцина, изготовленная в последующем из этого штамма, широко применялась во время второй мировой войны, используется она и в настоящее время.
В 30-е годы Soper обнаружил случаи заболевания желтой лихорадкой в районах, свободных от Aedes Aegupti, и описал «лесной цикл» распространения инфекции (обезьяна -* комар -> обезьяна).
Актуальность. В прошлом желтая лихорадка нередко возникала в виде тяжелых эпидемий во многих странах на разных континентах. Именно эпидемии желтой лихорадки и малярии превратили стройку Панамского канала в огромное кладбище, и на много десятилетий работы были приостановлены.
Благодаря использованию высокоэффективной вакцины, в настоящее время заболеваемость остается еще достаточно высокой лишь в Южной и Центральной Америке, Центральной и Западной Африке. Так, в 1960—1962 гг. в Эфиопии переболели желтой лихорадкой более 200 тыс. человек, из них около 30 тыс. умерли. Крупные эпидемии возникали в Сенегале в 1965 г., в Нигерии в 1970 г. Ежегодно из стран Южной Америки поступают сведения о заболевании жителей желтой лихорадкой (до 300 человек в год). Не зарегистрированы случаи заболевания последние годы в Азии, Австралии.
Несмотря на эндемичность желтой лихорадки,, существует возможность заноса болезни на неэндемичную территорию, поэтому, учитывая тяжесть течения ее, высокую летальность, еще с 1926 г. желтая лихорадка решением ВОЗ включена в число карантинных инфекций, на которые распространяются Международные санитарные правила.
Этиология. Возбудитель желтой лихорадки — РНК-содержащий арбовирус рода Flavivirus семейства Togaviridae.
Вирус имеет сферическую форму, до 40 нм в диаметре, он покрыт оболочкой, содержащей белки, фосфолипиды. РНК вируса обладает высокой степенью инфекциозности, которая сохраняется даже при выделении ее из вириона. Вирусы желтой лихорадки имеют антигенное родство со многими другими флавивирусами (вирусы Зика,
лихорадки Западного Нила, денге, японского энцефалита и др.), что нередко затрудняет интерпретацию данных, полученных при серологическом обследовании больного. Вирус желтой лихорадки представлен одним серотипом (это очень важно для изготовления вакцин), но имеет по крайней мере 2 серологических варианта (южноамериканский и африканский), которые можно различить с помощью серологических реакций; вызываемые ими заболевания по клинике не отличаются.
Вирусы весьма чувствительны к действию высоких температур: они разрушаются через 10 мин при температуре +60 °С, при кипячении — мгновенно. При низких температурах (до — 70 °С) могут сохраняться годами. Губительно действуют на них 0,5 % раствор формалина, кислая среда, ультрафиолетовое облучение, эфир, хлороформ, но они резистентны к действию фенола и сулемы.
Различные животные чувствительны к вирусу в разной степени. Так, у инфицированных крыс, хомяков, кроликов возникает субклиническая инфекция, выявляемая лишь по нарастанию титров специфических антител. У некоторых видов обезьян, ежей, новорожденных белых мышей в результате заражения развивается острая инфекция. Можно вызвать заболевание и у взрослых мышей, но лишь при заражении субокципитально. Высоко чувствителен к инфекции, вызываемой вирусом желтой лихорадки, человек. По- литропность этих вирусов, способность поражать различные внутренние органы обусловило одно из их названий — висцеротропные.
В инфицированном организме репликация вируса происходит в цитоплазме чувствительной клетки. Вирус можно выделить, заражая чувствительных животных или инфицируя клетки куриного эмбриона, почки эмбриона свиньи и др. При длительном культивировании вируса на куриных эмбрионах могут быть получены авирулентные штаммы (17D, Даккар), которые используются как вакцинальные.
У человека вирус может быть выделен из крови в первые дни болезни (до 4-го), в случае смерти — из мозга, печени, почек, селезенки.
Эпидемиология. В настоящее время случаи заболевания желтой лихорадкой регистрируются в Африке (в основном в странах, расположенных между 15° северной широты и 10° южной) и в странах Америки (между 10° северной и 40° южной широты). Несмотря на то что комары-переносчики обитают и на Азиатском континенте, заболевания желтой лихорадкой там не встречаются.
Известны два эпидемиологических типа очагов желтой лихорадки: джунглевая (первичная, природная, зоонозная) и городская (вторичная, антропургическая).
В первом случае основным резервуаром вируса желтой лихорадки являются обезьяны-мармозеты, среди которых происходит интенсивная циркуляция возбудителя, сопровождающаяся иногда эпидемиями с высокой летальностью среди этих животных. Возможна эпидемиологическая роль некоторых диких сумчатых, грызунов, ежей и других животных.
При городском типе желтой лихорадки источником инфекции является больной человек в период вирусемии.
Путь передачи возбудителя трансмиссивный, при отсутствии переносчика больной эпидемиологической опасности не представляет. Однако заражение неиммунного человека не исключается и при попадании крови больного (до 3—4-го дня болезни) на поврежденную поверхность кожи или слизистые оболочки реципиента. Возможно заражение также в лаборатории при работе с инфицированным материалом.
Восприимчивость людей всеобщая, не зависит от возраста и пола. В эндемичных очагах чаще болеют дети и приезжие, что связано с отсутствием у них приобретенного (в результате естественного инфицирования) иммунитета. Там, где регулярно производятся профилактические вакцинации, такой четкой закономерности нет.
Переносят инфекцию различные виды комаров, которые заражаются при кровососании больного человека в определенные сроки — между последним днем инкубационного периода и 3—4-м днями болезни. В слюне комара вирусы появляются на 8—12-й день после кровососания. Инфицированный комар заразен в течение всей своей жизни (1—2 мес), более того, установлено в эксперименте, что некоторые виды комаров способны передавать инфекцию трансовариально (В. Ditary, J. Ledus, 1981).
В Африке основными переносчиками в джунглевых очагах являются комары Aedes africanus, обеспечивающие циркуляцию вируса между лесными обезьянами (у них развивается массивная вирусе- мия, нередко со смертельным исходом).
В городских очагах переносчиком инфекции от человека к человеку являются «домашние» комары Aedes aegypti.
Заболеваемость людей желтой лихорадкой в джунглевых очагах, как правило, связана с пребыванием в тропических лесах и носит спорадический характер. Городской тип болезни протекает в виде эпидемий, которые обусловлены заносом вируса человеком из джунглей. Передача от животных человеку осуществляется полусинан- тропными комарами Aedes sympsoni, в дальнейшем возбудитель циркулирует среди людей, формируя городской очаг (инфицированные обезьяны -» Aedes sympsoni -> человек -* Aedes aegypti -* человек).
Комары Aedes aegypti обитают лишь в тропических и субтропических зонах, что и определяет ареал распространения инфекции. Но в жаркое летнее время комары Aedes aegypti могут появляться и в регионах с умеренным климатом, а если выплод комаров сочетается с наличием завозного случая болезни, могут наблюдаться вспышки заболеваний, которые прекращаются с наступлением холодов. Более того, если вирус «выходит» из лесного цикла в саванну, в эпидпроцесс включаются альтернативные переносчики (Aedes furcifer и др.), ответственные за спорадические случаи.
В тропических и субтропических зонах четкая сезонность заболеваемости отсутствует. Самая высокая заболеваемость регистрируется в теплое влажное время, наиболее благоприятное для выплода комаров.
В странах Америки основными переносчиками желтой лихорадки являются комары рода Haemagogus, а резервуаром — обезьяны, в меньшей степени — сумчатые животные. Так как эти комары обитают в основном под пологом леса и редко покидают его пределы, в «лесной» цикл включаются главным образом жители непроходимых тропических лесов и люди, посещающие такие места.
Врожденного иммунитета к желтой лихорадке не существует. Переболевшие приобретают стойкий пожизненный иммунитет. Он в основном гуморальный — вируснейтрализующие антитела и анти- гемагглютинины появляются в сыворотке крови уже на 4—5-е сутки болезни, их можно выявить в PH и РСК. У вакцинированных вируснейтрализующие антитела появляются на 7—10-й день после иммунизации и сохраняются в течение 6 лет.
Классификация. С учетом выраженности клинических проявлений выделяют формы:
- субклиническую;
- манифестную.
Желтая лихорадка может иметь тяжесть течения:
- легкое;
- средней тяжести;
- тяжелое.
Как особо тяжелое выделяют течение злокачественное (молниеносная форма).
Примерная формулировка диагноза. В диагнозе следует по возможности отразить период болезни, а также тяжесть течения и осложнения. Например:
- Желтая лихорадка, начальный период, течение средней тяжести.
- Желтая лихорадка, период венозного стаза, тяжелое течение, ОПН.
Но период болезни указывается в диагнозе лишь при поступлении больного в стационар и в этапных эпикризах. При выписке отмечают тяжесть течения и характер осложнений. Например:
Желтая лихорадка, тяжелое течение, ДВС-синдром.
Патогенез. Вирус желтой лихорадки внедряется в организм человека при укусе зараженного комара с его слюной, не вызывая реакции в области входных ворот. Лимфогенным путем возбудитель достигает регионарных лимфатических узлов, где происходит его размножение и накопление в течение 3—6, реже — 9—10 дней (инкубационный период). Затем вирус поступает в кровь (фаза вирусемии). С началом этой фазы совпадают первые клинические проявления болезни (прежде всего интоксикационный синдром). Вирусемия продолжается 3—5 дней. В это время вирусы распространяются практически по всем органам и тканям (гематогенная диссеминация), т. к. вирус желтой лихорадки обладает выраженной висцеротропностью. Особенно высокая концентрация вируса выявляется в печени, костном мозге, надпочечниках, несколько меньше — в почках, мезентериальных и паховых лимфатических узлах. Повреждение сосудов приводит к возникновению диссеминированных интраваскулярных очагов в капиллярах, прекапиллярах и венулах, что сопровождается развитием универсального капилляротоксикоза. Развивающийся на этом фоне ДВС- синдром проявляется множественными геморрагиями и массовыми кровоизлияниями в различные органы, что еще больше усиливает дистрофические, некробиотические и воспалительные изменения в них. Таким образом наступает фаза органной патологии. Наиболее выраженные изменения возникают в печени, где выявляют дегенерацию купферовских клеток, очаги некрозов в мезоло- булярных отделах печеночной дольки, явления белковой и жировой дистрофии гепатоцитов. Характерно для желтой лихорадки образование внутриклеточных гиалиновых отложений (тельца Каунсилма- на) и внутриядерных эозинофильных включений (тельца Торреса). Повреждение печени проявляется синдромами цитолиза и холеста- за с признаками гипербилирубинемии, нарушением синтеза факторов свертывания крови, что в сочетании с универсальным капилля- ротоксикозом способствует развитию и прогрессированию ДВС- синдрома. Нарастает общеинтоксикационный синдром вследствие снижения дезинтоксикационной функции печени.
В основе повреждений почек на начальном этапе лежат сосудистые нарушения, кровоизлияния в капсулу, уменьшение кровоснабжения почек на этом фоне, в дальнейшем может развиться повреждение канальцев, вплоть до тубулярного некроза.
В сердце изменения выявляются не только в мышце (геморрагии, дистрофические изменения), но и в перикарде (геморрагии). Наличие и выраженность этих изменений в значительной мере определяют степень сосудистых нарушений (сосудистый коллапс), клинические проявления и прогноз. Кровоизлияния возникают на слизистых оболочках желудка и кишечника, брюшине, а в некоторых случаях может появляться геморрагический экссудат в плевральной и брюшной полостях.Головной мозг нередко бывает отечен, с точечными геморрагиями; выраженность отека, локализация геморрагий определяют в значительной мере клинические проявления со стороны ЦНС,множественные кровоизлияния могут появляться и в надпочечнике, что сопровождается нарушением их функции, с мента внедрения инфекции включаются защитные реакции, способствующие освобождению организма от возбудителя — фаза дологической перестройки и формирования иммунитета. В процессе основная роль принадлежит специфическим антителам также нарастанию фагоцитарной активности макрофагов, следует учесть, что при изложении патогенеза описаны далеко все факторы, способные оказать влияние на патологический чесс при желтой лихорадке, и это не случайно. «О патологических явлениях при желтой лихорадке у человека известно немного. Обращают на себя внимание поражения почек, печени, но механизм неясен. Аналогичным образом неизвестен механизм моно- морфной жировой дегенерации волокон миокарда при вовлечении в процесс сердечной «мышцы», — признаются эксперты ВОЗ.
Поэтому, предлагая общую схему патогенеза (рис. 9) и патогенез ведущих симптомов желтой лихорадки (табл. 5), мы не претендуем на абсолютную полноту и точность. Наша цель — дать представление о наиболее вероятных механизмах их развития, что позволит врачам более грамотно оценить значимость каждого симптома, выбрать оптимальные (по возможности) схемы лечения.
Клиника. Инкубационный период длится 3—6 (до 10) дней. В клиническом течении болезни выделяют четыре периода (стадии): начальный (стадия гиперемии), ремиссии, реактивный (венозного стаза) и реконвалесценции.
- Начальный период (стадия гиперемии) длится 3—4 дня и характеризуется острым началом, выраженным ознобом, повышением температуры тела до 40—41 °С, интенсивной головной болью, головокружением, сильной болью в поясничной области, конечностях. Больные жалуются на тошноту, многократную рвоту. Они эйфо- ричны, в отдельных случаях бывает бред. При осмотре обращает на себя внимание гиперемия шеи, верхней части туловища, гиперемия и одутловатость лица. Конъюнктивы также гиперемированы, склеры резко инъецированы, глаза как бы налиты кровью («кроличьи глаза»), веки отечны, губы припухшие. Кожа сухая, горячая на ощупь.
Аппетит снижен или отсутствует. Больные страдают от жажды. Язык ярко-красный, сухой. Возникают (часто с первых дней) носовые кровотечения, примесь крови обнаруживается в рвотных массах и кале («кофейная гуща», «дегтеобразный» стул), но при этом возможна примесь алой крови.
Для первых дней болезни характерны тахикардия до 110—130 ударов в минуту (но пульс в основном соответствует температуре), повышение артериального давления.
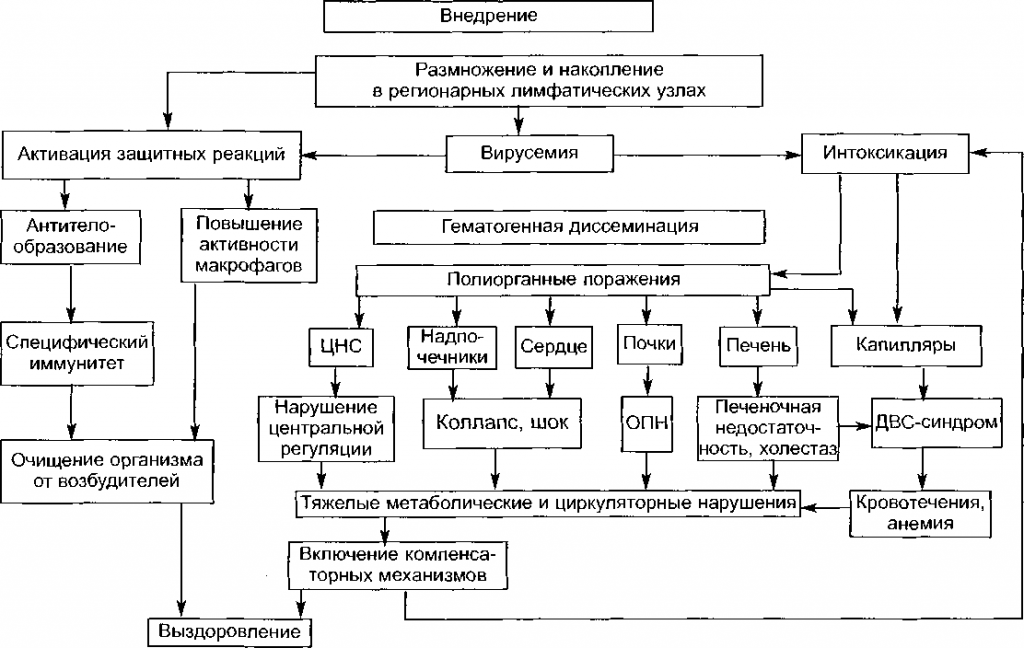
Таблица 5. Патогенез ведущих симптомов желтой лихорадки
|
К 3-му дню болезни явления интоксикации нарастают: увеличивается цианоз, появляется небольшая иктеричность склер и кожи. Печень и селезенка несколько увеличиваются, чувствительны при пальпации. Усиливаются носовые кровотечения, кровоточивость десен. К этому времени тахикардия сменяется брадикардией, гипертензия — гипотензией. Характерен внешний вид больного, получивший название «амарилльная маска»: лицо багрово-синее, одутловатое, губы ярко-красного цвета, конъюнктивы гиперемированы, глаза блес тят, появляется слезотечение. Больные становятся беспокойными, раздражительными.
- На 4—5-й день болезни стадия гиперемии сменяется кратковременной ремиссией (от нескольких часов до 1—2 сут) с критическим снижением температуры, сопровождающимся улучшением общего состояния, сна, появлением аппетита, ослаблением головной и мышечной боли. Начальный период (стадия гиперемии) и стадия ремиссии составляют так называемую раннюю фазу болезни.
- При течении средней степени тяжести период ремиссии сменяется следующим периодом болезни -— реактивным (стадия венозного стаза) длительностью до 3—4 сут, характеризующимся отсутствием вирусемии, но выраженными признаками интоксикации, обусловленными нарастанием органных поражений. При этом состояние больных заметно ухудшается: температура тела вновь повышается до 39— 40 °С, возникают множественные геморрагии на коже и слизистых оболочках. Геморрагический синдром нарастает: появляются многократная рвота кровью («черная» рвота), мелена, носовые и маточные кровотечения, которые из-за обильной потери крови могут угрожать жизни больного. Гиперемия лица сменяется цианозом (венозный стаз), на коже возникают множественные петехии и даже крупные кровоизлияния. Печень и селезенка увеличены в размерах, болезненны при пальпации. Более выраженной становится желтуха. Артериальное давление падает, пульс редкий (до 60 в минуту), значительно отстает от температуры (симптом Фаже). Тоны сердца приглушены, выслушивается систолический шум на верхушке. Развивается олигу- рия вплоть до анурии, сопровождающейся азотемией. Нередко возникает токсический энцефалит с нарушением сознания.
Таким образом, для стадии венозного стаза ведущими симтомами являются: геморрагический синдром, почечная и печеночная недостаточность.
При тяжелом течении желтой лихорадки все эти симптомы выражены еще значительнее и смерть может наступить уже на 6—8-й день болезни вследствие развития почечной недостаточности с уремической комой или печеночной недостаточности с явлениями тяжелой энцефалопатии, иногда — на фоне тяжелого миокардита с явлениями сердечно-сосудистой недостаточности (кардиоваскулярный коллапс), а также в результате массивного кровотечения. В отдельных случаях смерть может наступить и в более поздние сроки — на 10-й день болезни и даже позднее от кровотечений или после 1 — 2 дней коматозного состояния. Общий уровень смертности при тяжелой форме проявления болезни может достигать 40—50 %.
Легкое течение характеризуется однофазной кратковременной лихорадкой, головной болью, тошнотой. Иногда больных беспокоит светобоязнь, общая слабость. Заболевание длится 2—3 дня, часто переходит в реконвалесценцию без дальнейшего прогрессирования и второй волны лихорадки. Геморрагические проявления при этом не успевают развиться. Диагностируются такие формы в эндемичных очагах лишь с помощью лабораторных методов. Спорадические случаи в не эндемичных очагах обычно не распознаются.
Молниеносная форма характеризуется резким внезапным началом и очень быстрым нарастанием клинических симптомов (желтуха, «черная» рвота). Смерть наступает на 3-й день и даже раньше на фоне тяжелейших сосудистых расстройств (сердечная, надпочечниковая недостаточность). Болезнь прогрессирует настолько быстро, что больной может погибнуть еще до появления желтухи, что, безусловно, затрудняет диагностику.
- Реконвалесценция при течении болезни средней степени тяжести и тяжелом начинается обычно с 10—14-го дня от начала заболевания (рис. 10).
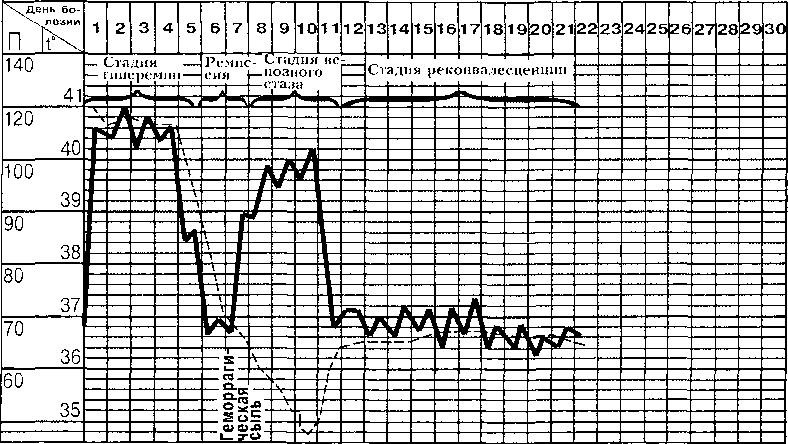
Постепенно улучшается состояние больного: наступает восстановление функций организма, нормализация лабораторных показателей. Однако явления астении сохраняются еще длительно. Желтуха может сохраняться, постепенно угасая, несколько недель. Полное выздоровление наступает медленно.
Осложнения. Наиболее тяжелыми осложнениями являются:
- массивные кровотечения (вплоть до развития геморрагического шока);
- ОПН, уремия;
- печеночная недостаточность;
- поражение ЦНС (кровоизлияния на фоне выраженного геморрагического синдрома, отек-набухание головного мозга, мозговая кома);
- миокардит.
Кроме того, часто осложняет течение желтой лихорадки присоединение вторичной инфекции, что проявляется сепсисом, пневмониями, абсцессами в различных органах, чаще в почках, гнойным паротитом. Редко, но возможна гангрена мягких тканей.
Исходы. При своевременно начатом лечении прогноз относительно благоприятный. Однако при тяжелом течении болезни с выраженным геморрагическим синдромом, олигурией, анурией летальность может достигать 40—50 %, а по некоторым данным — 80 %. Плохими прогностическими признаками являются интенсивная желтуха, массивные желудочные кровотечения, гипотензия, энцефалопатия.
После перенесенного заболевания у выживших в различные сроки наступает обычно полное выздоровление.
Методы диагностики. Общеклинические методы исследования. Общий анализ крови у больных желтой лихорадкой в начальной фазе болезни характеризуется выраженной лейкопенией (иногда до 1,5—2 • 106/л) главным образом за счет нейтрофильных гранулоци- тов, умеренно увеличенной СОЭ, тромбоцитопенией, К периоду начинающейся реконвалесценции число лейкоцитов обычно нормализуется, но при тяжелом течении в терминальной стадии возможен лейкоцитоз, более выражена тромбоцитопения. При развитии геморрагического синдрома снижается количество эритроцитов, иногда до критических показателей.
Анализ мочи. В моче значительно повышено содержание белка (к 3—4-му дню болезни — до 4—20 мг/л), появляются гиалиновые и зернистые цилиндры, свежие и измененные эритроциты. Удельный вес мочи повышен. Желтуха сопровождается появлением желчных пигментов в моче. Изменения в моче коррелируют с тяжестью течения болезни.
Следует помнить, что для желтой лихорадки характерна определенная очередность (стадийность) появления перечисленных признаков (см. клинику), что должно учитываться при выявлении или отсутствии какого-либо симптома. Наличие классической триады (желтуха, кровоизлияния и выраженная альбуминурия) — показатель тяжести течения желтой лихорадки. Вместе с тем, при молниеносной форме наиболее яркие клинические проявления иногда не успевают развиться.
Решающее значение для постановки диагноза имеют лабораторные исследования, в частности серологические реакции (РСК, PH, РТГА, РЭМА).
Дифференциальный диагноз. При желтой лихорадке от того, насколько рано поставлен диагноз, может зависеть жизнь больного. Поэтому особенно важно распознать это заболевание в первые дни, еще на волне первой лихорадки (ранний период).
Грипп и желтая лихорадка имеют такие сходные черты, как острое начало, высокая, но кратковременная лихорадка, головная боль, ломота во всем теле, гиперемия кожи, инъекция сосудов склер. Отличия гриппа:
- четкая сезонность (холодное время года);
- повсеместное распространение с тенденцией к эпидемическому при отсутствии переносчиков;
- наличие катарального синдрома;
- нет увеличения печени, селезенки;
- возможны носовые кровотечения, но желудочно-кишечные, маточные не характерны;
- не характерны обильные геморрагические высыпания (хотя единичные мелкие геморрагии могут появляться при очень тяжелом течении);
- нет желтухи;
- отсутствует вторая волна лихорадки;
- не развиваются печеночная и почечная недостаточность, а поэтому и лабораторные показатели, характеризующие эти состояния, остаются нормальными.
Много общего имеет желтая лихорадка с лихорадкой Конго-Крым: острое начало, выраженная интоксикация, двухволновая лихорадка, геморрагическая сыпь и возможность развития массивных кровотечений. Поэтому дифференциальный диагноз может быть особенно сложным. Помогают отличить лихорадку Конго-Крым такие ее особенности:
- менее обильная геморрагическая сыпь;
- не характерно тяжелое поражение почек, тем более с развитием ОПН;
- не характерно тяжелое поражение печени;
- желтуха нерезко выражена, повышен уровень непрямого би- нрубина больше, чем прямого.
Нужно всегда помнить при наличии лихорадки и геморрагического синдрома и о таких лихорадках, как Лаоса, Эбола, Марбург,
если больной прибывает из мест их регистрации (дифференциальный диагноз с этими заболеваниями см. в соответствующих разделах — III том). При дифференциации с этими заболеваниями эпидемиологический анамнез (более ограниченные зоны распространения их, другой механизм передачи) и специфические методы диагностики приобретают особо важное значение.
С внезапного повышения температуры тела до высоких цифр, интоксикации (головная боль, ломота в теле) может начинаться и тропическая малярия. К тому же при ней, как и при желтой лихорадке, наблюдаются увеличение печени и селезенки, поражение почек (при развитии гемоглобинурийной лихорадки), желтуха, могут возникать и признаки поражения ЦНС. Сходен и эпидемиологический анамнез (зона распространения, сезонность).
Основные отличия тропической малярии:
- при первичной малярии лихорадка постоянного типа бывает лишь в течение нескольких дней, затем вырисовываются типичные малярийные пароксизмы (озноб— жар — пот);
- селезенка увеличена значительнее, чем печень;
- в крови с первых дней выявляют лейкоцитоз;
- не характерны геморрагические высыпания, обильные кровотечения;
■ желтуха имеет не оранжевый, а желтый оттенок;
- в крови резко преобладает непрямой билирубин;
- при развитии гемоглобинурии моча приобретает черный цвет;
- в крови обнаруживаются малярийные плазмодии.
С повышения температуры тела, явлений общей интоксикации, может начинаться вирусный гепатит А, к тому же, как и при желтой лихорадке, после снижения температуры появляется желтуш- ность, отчетливо выявляется увеличение печени и селезенки. При тяжелом течении, хотя и редко, возможны геморрагические проявления (носовые кровотечения, усиление кровотечений при месячных).
Отличия ВГА:
- начало обычно не столь внезапное, температура тела не достигает таких высоких цифр, как при желтой лихорадке;
- не бывает второй волны лихорадки;
- отсутствуют яркая гиперемия верхней части туловища, кожи, склер, геморрагические высыпания;
- характерна брадикардия во все периоды болезни;
- не развивается поражение почек, тем более до состояния ОПН;
- в крови — умеренная лейкопения с лимфоцитозом и замедленная СОЭ во все периоды болезни, анемия не характерна;
- АлАТ и АсАТ значительно увеличены, при этом АлАТ увеличена больше, чем АсАТ.
И при сыпном тифе, и при геморрагической лихорадке возникают некоторые сходные проявления; острое начало, высокая температура, гиперемия кожи, геморрагические высыпания, увеличение печени и селезенки. Но имеются существенные отличия сыпного тифа:
- лихорадка не бывает двухволновой, она длительнее (до 14 дней), с двумя «врезами»;
- не характерен выраженный геморрагический синдром с массивными кровотечениями (преобладает не гипо-, а гиперкоагуля- ция);
- геморрагические высыпания мелкоточечные, локализуются преимущественно на туловище, сгибательной поверхности рук;
- выявляется положительный симптом Говорова — Годелье;
- нет выраженной желтухи;
- не развивается ОПН (если возникает анурия, то она центрального генеза), поэтому почечные тесты остаются нормальными;
- характерна тахикардия, которая обычно сочетается с нарушением сердечного ритма;
- в крови выявляется умеренный нейтрофильный лейкоцитоз с первых дней;
- в моче отсутствуют желчные пигменты;
- уровень билирубина, АлАТ и АсАТ остаются нормальными или незначительно увеличены.
Эндемический (блошиный) сыпной тиф, как и геморрагическая лихорадка, начинается остро, температура достигает высоких цифр, на коже появляется сыпь, часто выявляются увеличение печени и селезенки.
Отличить блошиный сыпной тиф помогают следующие признаки:
- длительность лихорадки (до 2 нед), отсутствие второй волны;
- характер и локализация сыпи (розеолезная или пятнистая сыпь с последующим превращением в макулопапулезную, локализующуюся не только на туловище, но и ладонях, стопах, лице);
- не характерна анемия; в разгар болезни выявляется лейкоцитоз;
- не развивается желтуха;
- нет геморрагического синдрома, кровотечений;
- редко появляются гиперемия кожи, склерит;
- нет признаков тяжелого поражения почек, ЦНС;
хороший эффект дает лечение антибиотиками тетрациклинового ряда.
6,815 просмотров всего, 4 просмотров сегодня